Spermiogrammi on laboratoriotesti, jolla pyritään tutkimaan siemennestettä, jota pidetään edelleen miesten hedelmällisyyden arvioinnin perustyökaluna. Spermiogrammin antamat vastaukset lisääntymiskykyyn eivät ole lopullisia, koska ne ovat in vitro -tutkimus, joka ei välttämättä heijasta siemennesteen käyttäytymistä naisten lisääntymisjärjestelmässä. Lisäksi spermiogrammin tutkimus liittyy yksittäiseen siemensyöksyyn ja voi esimerkiksi tapahtua, että kyseisessä jaksossa spermatoosien lukumäärä on vain satunnaisesti pienempi kuin normaaliksi katsotut rajat tai että lannoituskapasiteetti säilyy edelleen. Näistä rajoituksista huolimatta spermiogrammi on edelleen tärkeä ensimmäisen tason testi miesten hedelmättömyyden luokittelulle.
Potilaan perustavanlaatuinen panos spermiogrammin onnistumiseen
Jotta spermiogrammin tulokset olisivat luotettavia, on välttämätöntä, että koe noudattaa joitakin perusmääräyksiä. Se edellyttää erityisesti:
- täydellistä pidättymistä seksuaalisesta toiminnasta vähintään kolme päivää ja enintään viisi päivää.
- Ejakulaatio, joka on saatu yksinomaan itsetyydyttämällä (välttäen, ellei toisin määrätä, kondomin tai keskeytetyn yhdynnän tekniikan käyttö).
- Ennen itsetyydytys jatka oikeaa käsi- ja penishygieniaa.
- Kerää koko siemennesteen steriili purkki; siemensyöksyn jälkeen purista penis vapauttaa kaikki siemenneste virtsaputkesta.
- Käytä sopivia ja steriilejä astioita (käytetään yleensä laaja-suuisia virtsan sideaineita, jotka on merkitty tutkitun henkilön nimellä).
- Sulje säiliö varovasti, jotta näyte ei menetä vahingossa kuljetuksen ja kuljetuksen aikana.
- Kun siemensyöksy on tapahtunut, on näytteen estettävä testauslaboratoriossa 30/60 minuutin kuluessa, mikä säästää lämpöiskuja (alle 20 ° C ja yli 40 ° C). Näistä syistä näytteenotto on mahdollisuuksien mukaan suoritettava suoraan laboratoriossa.
- Ilmoita terveydenhoitohenkilöstölle viimeisten kolmen kuukauden aikana tapahtuneista hoidoista ja sairaudista (erityisesti kuumetta). Ilmoita myös näytteenottotappiot keräyksen tai kuljetuksen aikana sekä muut edellä mainittujen sääntöjen rikkomiset.
Mikä on tentti?
Spermiogrammin aikana tutkitaan siemennesteen kolme perusparametria: spermatoosien pitoisuus (lukumäärä), liikkuvuus (liikkumiskyky) ja morfologia (muoto). Nämä kolme ominaisuutta vaikuttavat saman hedelmöittymiskykyyn, eli kyky mennä kohdunkaulaan ja kohduun munasolun kohtaan, läpäisevät kapasiteettia (muutosvaiheet, jotka lisäävät sen lannoituskykyä), tunkeutuvat säteilevään kruunuun, uhraaminen zona pellucidan vastustuskyvyn vaaran- tamiseksi ja yhden sperman mahdollistamiseksi murtautumaan ytimen läpi, jossa se yhdistää geneettisen perintönsä munasolun geneettiseen perintöön.
Spermiogrammin tulokset
Maailman terveysjärjestö (WHO) katsoo, että siemensyöksy on normaali:
| parametri | Mittayksikkö | Viitearvot |
| Ejaculate tilavuus | Millilitri (ml) | > 1, 5 ml |
| Siittiöiden pitoisuus | Miljoonaa millilitraa kohti (miljoonia / ml) | > 15 miljoonaa / ml |
| Siittiöiden kokonaismäärä | miljoonia | > 39 miljoonaa euroa |
| Siittiöiden kokonaisliikkuvuus | % siittiöitä | > 40% |
| Progressiivinen siittiöiden liikkuvuus | % siittiöitä | > 32% |
| Siittiöiden elinvoimaisuus (elinkykyiset siittiöt) | % siittiöitä | > 58% |
| Siittiöt, joilla on normaali morfologia | % siittiöitä | > 4% |
Muut vertailuparametrit: fruktoosi:> 13 µmol / siemensyöksy; siemenellinen pH: 7, 2-8, 0; valkosolut: alle 1 miljoonaa / ml.
Huomautus: normaalit vaihteluväli voi vaihdella laboratorioittain myös suhteessa tutkittuihin bibliografisiin lähteisiin.
Mahdolliset spermiogrammin tulokset:
- Normozoospermia: normaali siemensyöksy vertailuarvojen mukaan.
- Astenosoospermia: siittiöiden liikkuvuuden muutos.
- Oligosoospermia (tai yksinkertaisesti oligospermia): spermien määrän väheneminen.
- Cryptospermia: vakava siittiöiden puutos (sperma puuttuu siemensyöksystä, mutta spermien läsnäolo sentrifugoidussa).
- Azoospermia: siemennesteen puuttuminen siittiöstä.
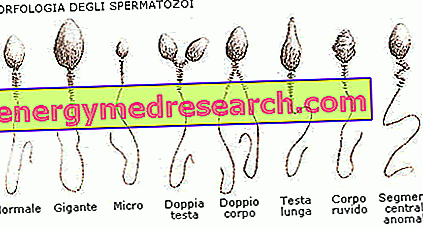
- Teratozoospermia: siittiöiden morfologian muutos.
- Hypospermia tai oligoposia tai hypoposia: ejakuloitumisen määrän vähentäminen.
- Hyperposia: ejaculate-määrän kasvu.
Oligoastenoteratozoospermia: kaikkien muuttujien muuttaminen.
Spermiogrammin tulokset, kun otetaan huomioon artikkelin alussa tehty oletus, on vahvistettava kahdessa seuraavassa kokeessa, jotka kerätään viikon ja kolmen kuukauden välein. Kolmas näyte on kerättävä vähintään neljänneksen kuluttua ensimmäisestä spermiogrammista, jotta analysoitavaksi saataisiin täysin uusi spermapopulaatio (miesten sukusolujen kypsymisaika, jota seuraa vielä 10 15 päivän epididymaalinen kypsyminen). Viimeksi mainitussa tarkastelussa on myös tarpeen - toteutettujen hoitojen tulosten tarkistamiseksi - odottaa vähintään kolme kuukautta niiden alkamisen jälkeen ennen spermiogrammin toistamista.